Varför uppstår benskörhet? Vad kan man göra för att motverka det och hur vet man om man är benskör? Det och många andra frågor besvarades när kunskapsnätverk för kvinnor som...
Läs mer

Vilka personförsäkringar bör man ha och vad är viktigt att känna till när man ska teckna en försäkring? Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv och projektet 3P...
Läs mer

Text: Lian Delin Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv, projektet 3P och Kvinnocirkeln Sverige (KCS) bjöd på internationella kvinnodagen tillsammans in till ett panelsamtal med kvinnor som...
Läs mer

Många faktorer kan påverka fettfördelning hos kvinnor som lever med hiv. I oktober bjöd kunskapsnätverket in Catharina Missailidis, överläkare och medicinskt ansvarig vid Venhälsan, för att prata om samband mellan...
Läs mer

Posithiva Gruppen, Kunskapsnätverk för kvinnor som lever med hiv och peer-projektet 3P har tagit fram en broschyr om hiv, amning och harm reduction (skademinimering). Vi har även tagit fram en...
Läs mer

Missade du webbinariet med läkaren och forskaren Peter Hunt? Nu kan du se det i efterhand! Peter Hunt är professor i medicin vid University of California San Francisco. Han forskar...
Läs mer

I juni publicerade den sexualpolitiska tidskriften OTTAR en artikel om fertilitetsbehandling för kvinnor som lever med hiv. I artikeln kan du bland annat läsa en intervju med Karin (43) som...
Läs mer

Ibland är det svårt att förstå varför man mår dåligt, och vad man kan göra åt det. Var går till exempel gränsen mellan nedstämdhet och depression? Eller mellan oro och...
Läs mer

Hur fungerar de olika hivmedicinerna och dess komponenter? Hur skiljer sig nyare medicinerna från äldre? Har medicinerna olika effekt på män och kvinnor? Dessa och många andra läkemedelsrelaterade frågor besvarades...
Läs mer

Den 4–6 april 2022 anordnades den tolvte internationella workshopen HIV & Women [härefter kallad H&W]. Vi har bevakat ett antal seminarier under årets workshop, och i denna text kan du...
Läs mer

Lördagen den 2 april bjöd kunskapsnätverket in kvinnor som lever med hiv till en skrivarworkshop. Anja Björk, som står bakom diktsamlingen ”Frigörelse – i möte med minnets sköra enskildheter”, var...
Läs mer

Den 8:e mars, på internationella kvinnodagen, släppte Folkhälsomyndigheten rapporten SRHR för kvinnor som lever med hiv. Posithiva Gruppen och Kunskapsnätverk för kvinnor som lever med hiv var med och anordnade...
Läs mer

Tisdagen den 16 november anordnade Positive Women Victoria (PWV) en frågestund med Dr. Nneka Nwokolo. Nwokolo är en London-baserad hivläkare specialiserad inom SRHR, med särskilt intresse för prevention och klimakteriet....
Läs mer

Från 27 till 30 oktober anordnades den 18:e europeiska aidskonferensen (EACS 2021) i London och online. Kunskapsnätverkets representant Jayne Kidandy-Stenberg bevakade konferensen och har sammanfattat innehåll kring kvinnor och hiv...
Läs mer
Vilka samband finns det mellan hiv och cancer när man lever med välbehandlad hiv? Varför uppstår cancer och vad kan man kan göra för att minska risken att få det?...
Läs mer

I svenska smittskyddsblad står det att kvinnor med hiv inte ska amma, och det öppnas inte för några undantag kring det. Detta trots att stora studier, som till exempel PROMISE-studien,...
Läs mer

Vilket psykosocialt stöd har jag rätt till som kvinna med hiv? Vilka ämnen kan jag ta upp med kuratorn och vad kan jag få hjälp med av min hivmottagning? Det...
Läs mer

Lördagen den 4 september anordnades en Må bra-dag för kvinnor som lever med hiv – över ett och ett halvt år efter fjolårets, som hann anordnas precis innan pandemin drog...
Läs mer

Hur kan våld ta sig uttryck och på vilket sätt kan hiv vara en faktor som gör en extra sårbar? På temakvällen som kunskapsnätverket anordnade i samarbete med Noaks Ark...
Läs mer

Av de 8000 personer som lever med hiv i Sverige är 40 % kvinnor. I samband med Internationella kvinnodagen den 8 mars 2021 uppmärksammar vi dessa kvinnor genom deras egna...
Läs mer

Tisdagen den 10 november bjöd Posithiva Gruppen och Kunskapsnätverk för kvinnor som lever med hiv in till en digital temakväll om hiv och tandvård. Inbjuden föreläsare var Marcia Lindberg, tandläkare...
Läs mer

Fredagen den 16 oktober arrangerade Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv och KvinnoCirkeln Sverige onlinekonferensen Kvinnor och hiv 2020. Nu finns en rapport ute som sammanfattar konferensens...
Läs mer

Den 16 oktober arrangerade Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv och Kvinnocirkeln Sverige onlinekonferensen KVINNOR OCH HIV 2020. Över 100 personer tog del av konferensen digitalt under...
Läs mer

Inbjuden föreläsare var Karin Pettersson. Hon är från början gynekolog, men arbetar idag som förlossningsläkare och ansvarar sedan 15 år tillbaka för den mottagning på Karolinska i Huddinge som har...
Läs mer

Den 23:e internationella aidskonferensen, AIDS2020 arrangerades online den 6–10 juli. Konferensen, som anordnas vartannat år, är den mest besökta konferensen om hiv och aids, liksom den största konferensen om någon...
Läs mer

Den 16 oktober 2020 anordnar Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv, i samarbete med Kvinnocirkeln Sverige (KCS), en virtuell heldagskonferens om kvinnor och hiv. Programmet har spikats...
Läs mer

Hur kan vi arbeta medvetet för att minska stress och bli aktiva ledare i våra egna liv? De var de övergripande frågorna när Kunskapsnätverk för kvinnor som lever med hiv,...
Läs mer

Många kvinnor som lever med hiv har svarat på den enkät som kunskapsnätverket lanserade 2017, antingen via nätet eller på papper. Svaren har varit oerhört viktiga för projektgruppen i arbetet...
Läs mer

Denna artikel uppdateras löpande. Sedan början på 2020 har ett nytt coronavirus uppmärksammats och det sprids nu i världen. Covid-19 är det officiella namnet för sjukdomen som orsakas av det...
Läs mer

Lördagen den 7 mars anordnades den årliga må bra-dagen för kvinnor som lever med hiv – denna gång strategiskt inplanerad dagen innan internationella kvinnodagen 8 mars. Ungefär 20 kvinnor deltog...
Läs mer

Med anledning av internationella kvinnodagen har kunskapsnätverket inlett ett samarbete med fotograf, konstnär och regissör Elisabeth Ohlson Wallin som fotat fyra starka kvinnor som lever med hiv. De fyra kvinnorna...
Läs mer

Att samskapa verkar vara det trendigaste inom vården just nu – men vad betyder det egentligen? Och hur gör vi det på ”rätt sätt”? Torsdagen den 27 februari anordnade kunskapsnätverket...
Läs mer

I kunskapsnätverket försöker vi fånga upp de frågor som kvinnor som lever med hiv lyfter på temakvällar, möten och i andra sammanhang. Ofta är frågorna kvinnospecifika, men ibland är de...
Läs mer

I mitten på november åkte Paula och Jayne från kunskapsnätverkets projektgrupp till London. Där träffade de representanter från hivorganisationen Positively UK samt deltog på en temakväll för kvinnor som lever...
Läs mer

Naina Khanna, verkställande direktör för Positive Women’s Network i USA (PWN-USA), började kämpa för rättvisa redan som tonåring. När Naina diagnostiserades med hiv 2002 insåg hon snabbt att vården inte...
Läs mer

Den 7 november fick kunskapsnätverket besök av Nadia Wallin, budget- och skuldrådgivare vid Skärholmens stadsdelsförvaltning. Hon kom till oss för att prata om vardagsekonomi och sparande, och om människorna bakom...
Läs mer

Nyligen bjöd kunskapsnätverket in Naina Khanna, verkställande direktör för Positive Women’s Network (PWN) USA, till Stockholm. Måndagen den 16 september höll hon en mycket uppskattad föreläsning där hon bland annat...
Läs mer

Lördagen den 14 september anordnade Kunskapsnätverk för kvinnor som lever med hiv en kurs i ”Storytelling” – en metod som många kvinnor i nätverket varit nyfikna på. Kurshållaren var Kajsa...
Läs mer

Rapport skriven av Jayne Kidandy-Stenberg (på engelska). Svensk översättning: Johanne Hoffart. Kunskapsnätverk för kvinnor som lever med hiv, 2019. Du kan ladda ner rapporten som pdf här. Den engelska originalversionen...
Läs mer

Är alla sätt att skaffa barn på tillgängliga för kvinnor som lever med hiv, eller finns fortfarande juridiska begränsningar? Detta ville kunskapsnätverket undersöka, och vi bjöd in till ett panelsamtal...
Läs mer

För några veckor sedan släpptes ett pressmeddelande om att hälso- och sjukvårdsförvaltningen i Region Stockholm öppnat upp för att erbjuda kostnadsfri modersmjölksersättning till barn som föds av kvinnor som lever...
Läs mer

Lördagen den 25 maj anordnades den årliga Må bra-dagen för kvinnor som lever med hiv. Överordnat tema för dagen var empowerment, och deltagarna fick utmana både kroppen och sinnet i...
Läs mer

Måndagen den 6 maj kom Ewa Carlsson-Lalloo till kunskapsnätverket för att berätta om sin avhandling ”Sexuality in women living with HIV”. Huvudfrågan för temakvällen var huruvida kunskap om smittfri hiv...
Läs mer

Ett antal kvinnor har efterfrågat information om och tillgång till ”femidom”, också kallat ”female condom”. Kunskapsnätverket erbjuder nu en gratis prenumerationstjänst där du som lever med hiv får ett antal...
Läs mer

En krånglande höft har på sistone gjort att hon haft lite svårt att gå men Lisbeth låter sig knappast stoppas från att hålla igång. Så ofta hon kan åker hon...
Läs mer

Cirka 18 miljoner kvinnor lever med hiv i världen idag. Med anledning av Internationella kvinnodagen 8 mars delar åtta av dem med med sig av sina erfarenheter av att leva...
Läs mer

Den 1 februari disputerade Ewa Carlsson-Lalloo med avhandlingen Sexuality in women living with HIV vid Göteborgs universitet. Syftet med avhandlingen var att undersöka aspekter av sexualitet och reproduktion hos kvinnor...
Läs mer

Den 8 november anordnade kunskapsnätverket tillsammans men PG Väst och Noaks Ark Göteborg & Västra Götaland en temakväll i Göteborg. Maria Lindberg Reinius, sjuksköterska och forskare vid Karolinska Institutet (KI) presenterade...
Läs mer

Klimakteriet, eller övergångsåldern, kallas den period när man går från att ha mens och vara fertil till att sluta vara det. Hormonbalansen i kroppen förändras eftersom östrogenproduktionen minskar kraftigt. För...
Läs mer

Fredagen den 12 oktober anordnade Kunskapsnätverk för kvinnor som lever med hiv ett event med Jackie Morton som var med och startade projektet ’Metrodora – Meaningful Engagement of Women in...
Läs mer

Under världsaidskonferensen i Amsterdam 2018 gick Inger och Paula från kunskapsnätverkets projektgrupp runt i den så kallade ”Global Village” och samtalade med kvinnor och aktivister från hela världen. Syftet var...
Läs mer

Den 23 juli åkte Kunskapsnätverkets projektgrupp till Amsterdam för att delta på ”AIDS2018” – världens största konferens kring hiv- och aidsfrågor. Projektgruppen bevakade speciellt de föreläsningar och aktiviteter som handlade...
Läs mer

Många kvinnor som kunskapsnätverket kommit i kontakt med har mött vårdpersonal som är rädda, okunniga och som ställer opassande frågor. Tisdagen den 12 juni anordnade kunskapsnätverket en temakväll kring rättigheter,...
Läs mer

Lördagen den 19 maj anordnade Kunskapsnätverk för kvinnor som lever med hiv, Noaks Ark Stockholm, Angaza Sverige och Kvinnocirkeln Sverige (KCS) en ”Må bra-dag” för kvinnor som lever med hiv....
Läs mer

Den 16 maj åkte projektgruppen på besök till PG Väst i Göteborg för att delta på en temakväll om graviditet och hiv. Kvällens föreläsare Johanna och Elin ledde ett samtal...
Läs mer

Kvinnor är generellt lågt representerade i forskning kring hiv, och vita män är oftast normen för kliniska studier. Kunskapsnätverk för kvinnor som lever med hiv sammanfattar ett seminarium som handlar...
Läs mer

Kunskapsnätverk för kvinnor som lever med hiv och Posithiva Gruppen har kontaktat några av de största försäkringsbolagen i Sverige för att få svar på några frågor om personförsäkringar till personer...
Läs mer
Vilka biverkningar rapporterar personer som lever med hiv i Sverige om? Finns det särskilda sjukdomar som kvinnor som lever med hiv bör oroa sig för? Dessa var någon av frågorna...
Läs mer

Stort tack till alla kvinnor som skickade in sina berättelser i anledning 8 mars-kampanjen! Med anledning av internationella kvinnodagen delar 24 hivpositiva kvinnor med sig av sina erfarenheter. Kvinnor i...
Läs mer

Svaren får du från Angela Halldin som nyligen besökte Kunskapsnätverk för kvinnor som lever med hiv. Fredagen den 26 januari kom legitimerad dietist och ”hälsoinspiratör” Angela Halldin till Kunskapsnätverk för...
Läs mer

[Informationen i denna artikel har uppdaterats sedan den publicerades 2018. Läs mer om vad som gäller för IVF-studien här och här (uppdaterad oktober 2021)]. Ett nytt forskningsprojekt i Stockholm kan...
Läs mer

Det närmar sig slutet på 2017, och med det önskar kunskapsnätverket att summera kort vad vi har gjort de senaste månaderna. Mycket har hänt under hösten. Den 12 September arrangerade...
Läs mer
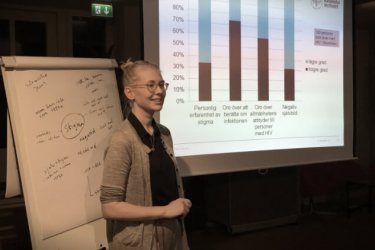
Tisdagen den 14 november arrangerade kunskapsnätverket en temakväll med tema stigma. Vad är det, och vad kan det vara för personer som lever med hiv i Sverige i dag? Kunskapsnätverk...
Läs mer

Mellan den 24 och 27 oktober 2017 besöker projektgruppen bakom Kunskapsnätverk för kvinnor som lever med hiv Milano för att delta i den 16:e europeiska aidskonferensen. I denna dynamiska post...
Läs mer

Den 13 oktober 2017 bjöd Kunskapsnätverk för kvinnor som lever med hiv in till ”Lansering och mingel” med anledning av projektets nya hemsida. Under eventet fick projektgruppen möjlighet att presentera...
Läs mer

När trebarnsmamman Josefin fick sin hivdiagnos, upplevde hon att hon fick fördomar om sig själv som hivpositiv. Hon tror att kvinnor skäms mer än män kring frågor som rör sex,...
Läs mer

Tisdagen den 12 september 2017 arrangerade Kunskapsnätverk för kvinnor som lever med hiv en temakväll om pension, rättigheter och att starta eget företag. Till temakvällen hade kunskapsnätverket bjudit in två...
Läs mer

Kunskapsnätverk för kvinnor som lever med hiv har en referensgrupp som består av experter på olika områden såsom vård, politisk påverkan och kommunikation. I augusti hade referensgruppen sitt andra möte....
Läs mer

Yvette kom från Burundi till Sverige för elva år sedan. Innan hon började engagera sig i hivfrågor i Burundi kände hon sig rädd, ensam och deprimerad, men inspirerad av aktivisten...
Läs mer

Tisdagen den 17 augusti 2017 deltog fem kvinnor samt projektgruppen i en workshop kring information, kunskap och utveckling av kunskapsnätverkets hemsida. Projektgruppen började med att berätta lite om vad Kunskapsnätverk...
Läs mer

Naomi har varit med om saker så mörka att man kan få mardrömmar av mindre. Ändå väljer hon att se positivt på livet. Mötet med vården i hemlandet Honduras fick...
Läs mer